Phát hiện dị tật tủy sống từ dấu hiệu… đái dầm ở trẻ
Theo Trung tâm Y tế huyện Cẩm Khê (Phú Thọ) vừa tiếp nhận một trường hợp dị tật tủy sống hiếm gặp Lipomyelomeningocele – ở bệnh nhi L., 10 tuổi, trú tại xã Yên Lập.
Theo người nhà cho biết, từ nhỏ bệnh nhi đã có khối u vùng rãnh liên mông, khối phát triển chậm, không gây đau hay ảnh hưởng đến học tập, sinh hoạt nên suốt 10 năm qua gia đình không đưa trẻ đi điều trị. Gần đây, trẻ có biểu hiện đái dầm thường xuyên, nhân dịp nghỉ hè năm 2025, gia đình đã đưa đến Trung tâm Y tế huyện Cẩm Khê thăm khám.
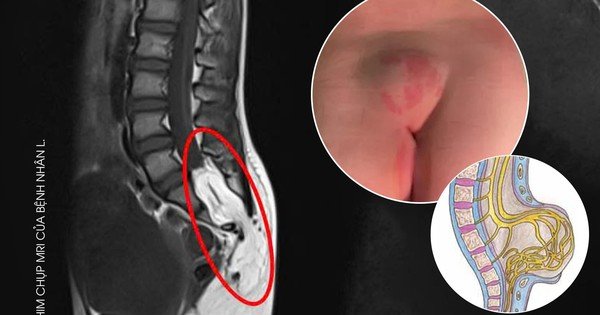
Tại đây, sau khi khám lâm sàng, các bác sĩ nghi ngờ dị tật nón tủy cùng và chỉ định chụp cộng hưởng từ cột sống. Kết quả ghi nhận: chóp tủy kéo thấp xuống mức L5-S1, hở cung sau các đốt sống vùng cùng – cụt, kèm theo hình ảnh thoát vị tổ chức mỡ từ vùng mông vào trong ống sống, các rễ thần kinh đuôi ngựa nằm trong tổ chức mỡ, khối u có kích thước khoảng 74x23mm.
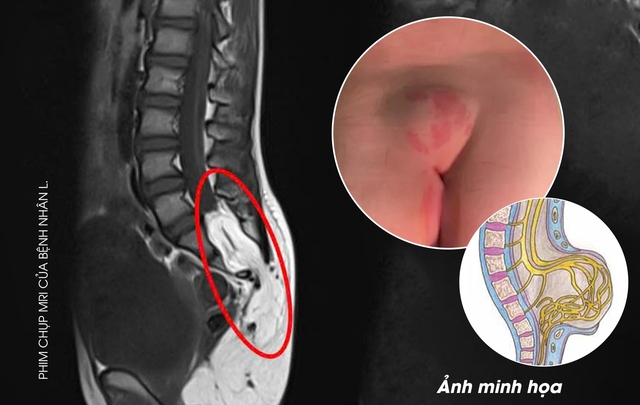
Một phần tủy sống và màng tủy bị kéo lồi ra ngoài cột sống. Ảnh: BVCC
Các Bác sĩ tiến hành hội chẩn liên khoa Chẩn đoán hình ảnh – Ngoại tổng hợp và đi đến chẩn đoán xác định: Lipomyelomeningocele (thoát vị tủy – màng tủy có kèm theo khối mỡ). Bệnh nhân được chuyển tuyến trên để tiếp tục điều trị chuyên sâu.
Bác sĩ CKI Hoàng Trung – Trưởng khoa Chẩn đoán hình ảnh & Thăm dò chức năng cho biết: “Lipomyelomeningocele là một dạng thoát vị tủy – màng tủy có kèm theo khối mỡ (lipoma). Trong bệnh lý này, một phần tủy sống và màng tủy bị kéo lồi ra ngoài cột sống qua một khe hở bất thường, thường gặp ở vùng thắt lưng hoặc cùng cụt. Khối mỡ bám vào tủy sống làm kéo căng, gây tổn thương thần kinh. Đây là dị tật kín, có da che phủ, nên rất khó phát hiện bằng mắt thường. Bệnh có thể phát hiện khi siêu âm thai, nhưng không phải lúc nào cũng rõ ràng. Để chẩn đoán chính xác, cần sử dụng chụp cộng hưởng từ (MRI) cột sống.”
Nguyên nhân gây dị tật tủy sống
Theo Bác sĩ CKII Giang Hoài Đức – Trưởng khoa Ngoại tổng hợp & Liên chuyên khoa: “Lipomyelomeningocele là một trong 62 bệnh hiếm, bệnh hiểm nghèo theo danh mục của Bộ Y tế. Hiện chưa có nghiên cứu dịch tễ diện rộng tại Việt Nam. Một số tài liệu cho tỷ lệ mắc rơi vào khoảng 0,5-1‰, tức khoảng 1 trẻ mắc trên 1.000 trẻ sinh sống.
Nguyên nhân bệnh chưa được xác định rõ ràng, tuy nhiên có liên quan đến sự đóng không hoàn toàn của ống thần kinh trong giai đoạn phôi thai (tuần 3-4 của thai kỳ). Một số yếu tố nguy cơ gồm: Thiếu axit folic trong thai kỳ, tiền sử gia đình có người mắc dị tật ống thần kinh, một số thuốc hoặc bệnh lý người mẹ mắc trong quá trình mang thai.
Phương pháp điều trị chủ yếu hiện nay là phẫu thuật: Gỡ dính tủy sống, loại bỏ hoặc giảm khối mỡ chèn ép và ngăn ngừa tổn thương thần kinh tiến triển, bảo tồn chức năng vận động và kiểm soát tiểu tiện. Tuy nhiên, hiệu quả điều trị phụ thuộc nhiều vào thời điểm phát hiện bệnh. Trẻ được phát hiện muộn có thể đối mặt với các di chứng lâu dài như rối loạn tiểu tiện, yếu hoặc liệt chi dưới.
Các Bác sĩ khuyến cáo, khi trẻ có biểu hiện bất thường vùng mông như khối u, rãnh sâu, lông mọc bất thường, hoặc rối loạn tiểu tiện không rõ nguyên nhân, cần đưa đi khám chuyên khoa sớm để chẩn đoán và can thiệp kịp thời”.